KALP AMELİYATI SONRASINDA GELİŞEN RİTM BOZUKLUKLARI
Doğumsal kalp hastalıklarının cerrahi tedavisinden sonra görülen ritm bozuklukları genellikle ameliyattan yıllar sonra ortaya çıkar ve birçoğunda önceden bir risk belirlemek olanaksızdır. Kalp hızında yavaşlamaya neden olan ritm bozuklukları (bradikardi) sıklıkla sinüs düğümü veya atriyoventriküler (AV) iletim sisteminin hasarına bağlı olarak gelişirler. Hızlı kalp atımları (taşikardi) artmış otomatisite, döngüsel (reentry) mekanizma ve tetiklenen aktiviteye bağlı olarak gelişir. Atriyal flutter, intraatriyal döngüsel taşikardi, atriyal fibrilasyon ve karıncık taşikardisi doğumsal kalp hastalıklarının cerrahi tedavisi sonrası görülebilen “reentry” ile oluşan taşiaritmilerdir (Tablo I). Normal anatomik engeller, nedbe oluşumu, kalp kası fonksiyon bozukluğu ve sıvı yüklenmesi gibi faktörler bu tür ritm bozukluklarının oluşumunda önemli yer tutarlar.
Tablo I: Kalp Ameliyatları Sonrasında İzlenen Ritm Bozuklukları
A. Bradikardiler:
a. Hasta Sinüs Sendromu
b. AV Bloklar
- 1. Derece AV Blok
- Dal Blokları
- 2. Derece AV Blok
- 3. Derece AV Blok
B. Taşiaritmiler:
a. Kulakçık Taşikardileri
- Atriyal Flutter
- Atriyal Fibrilasyon
- İntraatriyal “reentry” Taşikardi
- “Junctional” Ektopik Taşikardi
b. Karıncık Taşikardisi
C. Diğerleri
a. Kulakçıklardan kaynaklanan ekstra atımlar
b. Karıncıklardan kaynaklanan ekstra atımlar
HASTA SİNÜS SENDROMU
Sinüs düğümü kalbe gelen toplardamar (vena kava superior) sağ kulakçık bileşkesinde yer alan, 15 mm uzunluğunda mekik şeklinde bir yapıdır. Hasta sinüs sendromu sinüs düğümü ve bu düğümü besleyen atardamarın, kulakçık dokusu ve sinirlerin cerrahi zedelenmesi sonucu oluşur. Kalp kulakçıklarında uygulanan cerrahi en sık görülen nedenidir. Kulakçıkların çeşitli kısımlarının cerrahi tedavide etkilenmesi, yaygın dikiş hatları ve nedbeler bu tür cerrahi tedaviler sırasında sık olarak gözlenir. Mustard/Senning operasyonu sonrası hastaların çok az bir kısmında normal kalp ritmi korunabilirken; yarıdan fazlasında kulakçıklarla ilgili ritm bozuklukları vardır. Kulakçık bölmesinde delik bulunan hastalarda hasta sinüs sendromunun gelişmesinde deliğin tipi, cerrahi kanulasyon tekniği ve hastanın yaşı önemlidir.
Tanı
EKG ve 24 saatlik ambulatuvar EKG monitorizasyonu ile kolaylıkla tanı konulabilir. Yaşa göre düşük kalp hızı en sık görülen bulgudur. Efor testinde kalp hızının arttırılamaması sıklıkla izlenir. Ciddi vakalarda eksersiz kapasitesi azalmıştır. Girişimsel testler nadiren gereklidir.
Tablo III: Hasta Sinüs Sendromunun EKG Bulguları
- Yavaş kalp atım hızı
- Kalp atımlarında düzensizlik
- Sinüs duraklaması
- Yavaş Kaçış Ritmi
- Hızlı-yavaş kalp atım hızı sendromu
Klinik Bulgular
Hasta sinüs sendromu baş dönmesi, yorgunluk hissi, efor kapasitesinde azalma, çarpıntı ve göğüs ağrısı gibi bulgulara neden olabilir. Bayılma ve nöbetler genellikle yavaş kalp atım hızı ve kalp atımlarında duraklamaya bağlı olabilir. Ani ölüm Mustard ve Senning operasyonu uygulanan vakalarda % 2-9, Fontan operasyonu uygulananlarda ise % 0-3 olarak bildirilmektedir, kulakçık . taşikardileri önemli bir risk faktörüdür.
Tedavi
Yavaş veya hızlı kalp atımları tedavi edilmelidir. Kalp atım sayısında azalma tedaviye ihtiyaç gösteriyorsa kalıcı kalp pili implante edilmelidir. Taşikardi tedavisinde kullanılan ilaçlar kalp hızında daha da azalmaya neden olurlar. Bu nedenle digoksin veya fenition dışında bir ilaç tedavisi kullanılacaksa kalıcı kalp pili tedavisi gereklidir. Özellikle Mustard/Senning ve Fontan operasyonlu hastalarda damar yoluyla kalbin içine veya kalp duvarına yerleştirme işlemi anatomik değişiklikler nedeniyle daha zor uygulamalar gerektirir. Bu uygulama farklılıkları için anatomi ve venlerin durumu önem kazanmaktadır. Kalp içine uygulamalarda değişmiş kardiyak anatomi nedeniyle aktif fiksasyon elektrodlar tercih edilmelidir. Bradikardi-taşikardi sendromunda antiaritmik tedavi kalıcı kalp pili ile birlikte kullanılır. Kulakçık-karıncık iletimi bozuksa çift odacıklı kalp pili implante edilmelidir (DDD). Kalıcı kalp pili takılan hastalarda atriyal taşikardiler problem yaratabilir ve yüksek ventrikül hızlarına neden olabilirler. Bunu engellemek için kalıcı kalp pili programının çok iyi yapılması gereklidir.
Radyofrekans kateter ablasyon “reentrant” halkanın devamlılığının ortadan kaldırılmasında en etkili yöntemdir. His hüzmesi ablasyonu tedaviye cevapsız hastalarda kullanılabilir. Maze operasyonu atriyal fibrilasyonlu hastalarda kullanılan bir yöntemdir. Fontan sonrası tedaviye cevapsız vakalarda cerrahi tedavi uygulanabilir.
ATRİOVENTRİKÜLER BLOKLAR
Atriyoventriküler bloklar çocukluk yaş grubunda sık görülen bradiaritmilerdendir. Çoğunlukla doğumsal nedenlere bağlı olarak gelişebileceği gibi kazanılmış nedenlerde sıklıkla görülmeye başlamıştır. Atrioventriküler iletim (AV) bozuklukları doğumsal kap hastalığına, cerrahi tedaviye ikincil olarak gelişebilir. Bazı doğumsal kalp hastalıklarında iletim sistemi bozuklukları sık olarak gözlenir. Bu hastalık gruplarının en bilinenleri L-transpozisyon (doğumsal “corrected” transpozisyon) ve Ebstein anomalisidir. Kalp ameliyatları sonrası AV blok gelişme oranı giderek azalmıştır ancak iletim sisteminin çok yakınlarında cerrahi uygulanması halen oldukça risklidir. Çeşitli araştırmalarda kardiyak cerrahi sonrası % 1-4 arasında blok oranı bildirilmektedir. Atriyoventriküler bloklar klinikte üç gruba ayrılarak incelenir. Bu sınıflandırma hastaların klinik durumuyla yakından ilgisinin olmasının yanında nedenleri konusunda da önemli bilgiler verir.
Birinci Derece Atriyoventriküler Blok
Birinci derece AV blokta PR intervali normalin üzerinde uzun olarak ( >200 milisaniye) bulunur. PR intervali yaşa göre değişme gösterdiği için hastanın yaşına göre yapılan değerlendirme önemlidir. AV düğümde hasara bağlı olarak gelişir. Yapısal kalp hastalıklarında atriyumda oluşan gerilme intraatriyal iletimi uzatarak birinci derece AV bloğa neden olabilir. Mustard ve Senning operasyonu sonrasında, ve Fontan ameliyatı geçirmiş hastalarda gözlenebilir. Birinci derece AV bloğun klinik önemi yoktur ve çoğunlukla yakınmaya neden olmaz.
İkinci Derece Atriyoventriküler Blok
Bu bloğun iki tipi bulunmaktadır. Mobitz Tip I (Wenckebach) AV blokta artarak deveam eden PR uzamasını izleyerek blok oluşmaktadır. Tip I ikinci derece AV bloğun fizyopatolojik mekanizması tam olarak bilinmemektedir, kardiyak operasyon geçiren hastalarda AV düğümde zedelenmeye bağlı olarak gelişir. Mobitz Tip II AV blok ise PR intervalinde progresif uzama olmaksızın görülen intermittan AV bloktur. Sıklıkla tam kalp bloğuna ilerler. Tedavi tam kalp bloğunda olduğu gibi kalıcı kalp pili implantasyonu yoluyla uygulanmaktadır.
Tam Kalp Bloğu
Tam kalp bloğunda kalbin kulakçıklarından iletilen uyarımlar karıncıklara geçemezler. Ventriküler septal defekt, AV kanal, L-transpozisyonlu hastalarda ve Fontan ameliyatından sonra tam kalp bloğu görülebilir. Bu geçici veya kalıcı olabilir. AV düğümün dikiş veya direkt zedelenmesi ise kalıcı AV bloğa neden olur. Blok AV düğümün altında ise EKG’de QRS kompleksleri geniştir. Genellikle ilk iki hafta içinde normal sinus ritmine dönmesi beklenmektedir. İlk iki hafta içinde düzelmeyen vakalarda ventrikül hızı ne olursa olsun kalıcı kalp pili implantasyonu önerilmektedir.
Dal ve Fasikül Blokları
Dal blokları sağ veya sol dalda iletimin kesintiye uğraması ve gecikmesine bağlı olarak gelişir. Fasikül bloğu ise sol ön veya arka fasiküllerin iletiminde problemlere bağlı olarak gözlenir. Dal ve fasikül blokları kalbin karıncıklarında iletimin gecikmesine ve senkronize olmayan kasılmalara neden olur. Dal bloklarına kardiyak cerrahi sırasında dalların kesilmesi, ödem veya kanama neden olur. Özellikle sağ karıncığın kesilerek ameliyat yapıldığı vakalarda görülür. Sağ dal bloğu en sık Fallot tetralojisi, VSD, ve AV septal defekt cerrahi tedavisi sonrasında gözlenir. Sol dal bloğu aort kapağı ve subaortik bölge cerrahi tedavisi sonrasında görülür ve nadirdir.
Tanı, Klinik Bulgular
Normal EKG incelemesi tanı için genellikle yeterli bilgi verir. Aralıklı AV blok düşünülüyorsa 24 saatlik ambulatuvar EKG (Holter) veya eksersiz testi, nadiren transtelefonik EKG gereklidir. İntrakardiyak elektrofizyolojik çalışma çoğunlukla gereksizdir. Klinik bloğun tipi, hastanın yaşı ve residüel hemodinamik bozukluk olup olmamasına bağlıdır. Baş dönmesi, senkop, efor kapasitesinde azalma, uykusuzluk gibi bulgular sık olarak izlenir.
Tedavi
Kalp cerrahisi sonrası gelişen Mobitz tip II ve tam kalp bloğunda geçici epikardiyal elektrodlarla kalp hızı kontrol altına alınmalıdır. Bu yöntemin uygulanamadığı hastalarda isoproterenol, geçici transkütan veya geçici transvenöz uyarım gerekli olabilir. Ameliyat sonrası sekizinci günde blok devam ediyorsa, bloğun kalıcı olduğunu düşünmek gereklidir. Daha ilerdeki günlerde iletimi normale dönen hastaların çok yakından izlenmesi gereklidir. Bloğun lokalizasyonunu tespit etmek için atropin ve isoproterenol oldukça faydalıdır. Bu ilaçlar blok AV düğümde ise AV iletimi düzeltirken, daha alt seviyedeki bloklarda AV iletimi bozmaktadır. İki haftadan daha uzun devam eden Mobitz tip II ve III. Derece AV bloklarda kalıcı kalp pili implante edilmelidir.
SUPRAVENTRİKÜLER TAŞİKARDİ
Mekanizma ve sıklık açısından kalp hastalığı bulunmayanlardan farklılık gösterirler. Taşikardi doğumsal olabileceği gibi kalp cerrahisi sonrası da gelişebilir. Taşikardi altta yatan kalp hastalığı nedeniyle iyi tolere edilmez, sorunlara neden olur. Bunun yanında ilaç tedavisi yan etkilerin sık olarak gözlenmesi nedeniyle oldukça problemlidir.
Bunların arasında en sık görülen mekanizma döngüsel uyarılmadır (reentry). Bu mekanizmanın yol açtığı supraventriküler taşikardi (SVT) tipleri ise; atrioventriküler aksesuar yollar, AV düğüm “reentry”’si, atriyal flutter, atriyal fibrilasyondur. Sağ atriyumun büyüdüğü vakalarda atriyal flutter-fibrilasyon gelişebilir. Atriyal septal defektli , Fallot tetralojili hastalarda kalp ameliyatı sonrasında atriyal flutter ve fibrilasyon gibi atriyal aritmiler sık olarak gözlenir. Atriyal fibrilasyon daha çok mitral kapak hastalıklarında saptanır.
İntraatriyal Reentrant Taşikardi
Kulakçıkların kesilerek ameliyat edilen hastalarda oluşan nedbe dokusu, yamalar bu taşikardinin oluşmasında önemli rol oynar. Hastalarda ameliyat sonrası devam eden kalp sorunları taşikardi oluşmasını kolaylaştırır. İntraatriyal reentrant taşikardi (İART) atriyal dokudaki reentrant halkaya bağlı olarak gelişir. İART özellikle atriyal cerrahi uygulanan Mustard, Senning, Fontan ve ASD kapatılmasının ardından sık olarak gözlenir.
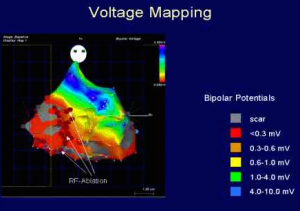
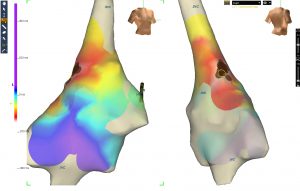
Kalp cerrahisinden hemen sonra gelişen İART tedavisinde geçici uyarım kullanılır. İART sık olarak tekrar ediyorsa antiaritmik tedavi başlanarak tekrarlar önlenmelidir. Digoksin ilk tercih edilecek ilaçtır. Cevap alınamayan vakalarda amiodaron seçilecek ajan olmalıdır. Kronik tedavide etkili bir antiaritmik ilaç bulunmamaktadır. Çeşitli antiaritmik ilaç kombinasyonları gerekebilir. Tedaviye cevap vermeyen vakalarda radyofrekans kateter ablasyon gereklidir. Bu yöntemin bu hasta grubunda uygulanması oldukça zordur, başarı şansı düşüktür ve tekrarlar oldukça sıktır. Yeni reentrant halkalar gelişmesine bağlı tekrarlar oluşur. Son yıllarda üç-boyutlu elektroanatomik haritalama ile bu vakalarda başarı şansı artmış, tekrar oranı azalmıştır. Kalınlaşmış atriyal dokunun ablasyonunda serum fizyolojik ile yıkanan ablasyon kateterleri klasik yöntemlere göre daha etkilidir. Ataklarla seyreden vakalarda antiaritmik tedaviye ilaveten antitaşikardik kalıcı kalp pilleri kullanılabilir.
“Junctional” Ektopik Taşikardi
“Junctional” ektopik taşikardi (JET) ameliyat sonrası erken dönemde görülebilen tehlikeli bir taşikardidir. Ritm His hüzmesinden orijin alır ve karıncıklara normal iletim sisteminden yayılır. QRS kompleksleri sinüs ritminin aynısıdır. Karıncık ritmi düzenlidir ve kulakçık ritminden daha hızlıdır. Hızı vücut ısısı ve otonomik tonüs ile değişiklik gösterir, hızlı uyarım ve elektriksel şokla sonlandırılamaz. 3-10 gün içinde kendiliğinden sonlanır. Yüksek hızı nedeniyle ameliyat edilmiş bir hastada kalp yetmezliğine neden olur. Hipotermi taşikardi hızını azaltmada etkilidir. Propafenon ve amiodaron gibi ilaçlar bu taşikardinin tedavisinde başarı ile kullanılırlar . Bu nedenle hipotermi son yıllarda pek kullanılmamaktadır.
KARINCIK TAŞİKARDİLERİ
Doğumsal kalp hastalıklarının cerrahi tedavisi sonrasında kalp karıncıklarına ait ritm bozuklukları nadirdir. Ciddi problemlere ve ani ölüme neden olabilirler. Karıncık ekstrasistolleri kalp cerrahisi geçirmiş hastalarda dikkate alınmalıdır. Polimorfik ve ikili-üçlü atımlar daha kötü prognozla ilişkilidir. Bu hastalarda 24 saatlik ambulatuvar EKG ve eksersiz EKG ile tedavi planlanmalıdır. Birçok hastada tedavi gerekmemektedir.
Karıncık taşikardisi (ventriküler taşikardi: VT) yüksek hızda üç veya daha fazla sayıda ventriküler atım olarak tanımlanır. Monomorfik VT’de ventriküler atımların şekli değişmezken; polimorfik VT’de atımdan atıma şekil değişikliği görülür. “Nonsustained” VT 30 saniyeden kısa sürelidir. “Sustained” VT 30 saniyeden daha uzun süren veya şok/bayılmaya neden olan taşikardidir.
VT geniş QRS atımlarla karakterizedir. Ventriküler taşikardi “reentry” mekanizmasına bağlı olarak karıncık nedbe dokusu içinde veya etrafında gelişir. VT genellikle prematür atımlarla tetiklenir. Karıncıklarda dilatasyon, kalınlaşma, bağ dokusu artımı, kan elektrolitlerinde bozukluklar, yüksek katekolamin düzeyleri (ekzersiz), yavaş kalp atımları ve ilaçlara bağlı oluşan aritmiler (proaritmi) tetikleyen diğer faktörlerdir. VT çarpıntı, göğüs ağrısı, bayılma ve kalp durması gibi bulgularla karakterize olabilir. En sık Fallot tetralojisi nedeniyle cerrahi tedavi uygulanan vakalarda görülür
24 saatlik ambulatuvar ve transtelefonik EKG rutin kontrol sırasında uygulanmalıdır. Ekzersiz testinde prematür ventriküler atımlar artma gösteriyorsa kötü prognozu işaret eder. Ekokardiyografi ile kapak yetmezlikleri ve ventrikül büyüklük-fonksiyonları değerlendirilmelidir. Bayılma, canlandırma uygulanmış kardiyak arrest gibi ciddi semptomlar varsa; veya çarpıntı gibi yakınmalar girişimsel olmayan yöntemlerle tam olarak aydınlatılamıyorsa elektrofizyolojik çalışma yapılmalıdır. Negatif bir çalışma sonucu hastanın yakınmalarının ritm problemi ile ilişkili olmadığını ekarte ettirmez.
ANİ KARDİYAK ÖLÜM
Ani kardiyak ölüm ritm bozuklukları, akciğer atardamarı veya koroner arterlere embolizasyon,ani dolaşım yetmezliği ve inmelere bağlı olarak gelişebilir. Doğumsal kalp hastalığı varlığında ani ölümlerin %65-75’I ritm problemlerine ikincil olarak gelişemektedir.
Fallot tetralojisi vakalarında ameliyat sonrası görülen ani ölümlerin en önemli nedeni karıncık taşikardisidir. Bu hastalarda ani ölümden bir çok faktörün sorumlu olduğu düşünülmektedir. En önemli risk faktörleri ise; QRS: >180 milisaniye, pozitif geç potansiyeller, egsersizle ortaya çıkan VT, akciğer atardamar kapağında yetmezlik, sağ ventrikül fonksiyonlarındaki bozuluklar, geç ameliyat yaşı ve birden fazla operasyon öyküsüdür. Bir çalışmada ani kardiyak ölümün en sık görüldüğü hastalıklar Fallot tetralojisi, D-transpozisyon, aort kapak stenozu ve koarktasyon olarak bildirilmektedir. Bu hastalık gruplarında takip süresi arttıkça ani ölüm oranı da artmaktadır.
Kalp karıncıklarında fonksiyon bozukluğu, intraatrial reentrant taşikardi, ciddi karıncık aritmisi, bayılma veya benzeri yakınmalar ani kardiyak ölüm için en önemli risk faktörleridir. Bazı antiaritmiklerin (klas IA ve 1C) proaritmik etkileride risk faktörü olarak değerlendirilmelidir. İART varlığında ani ölüm riski dört kat daha fazladır.
Postoperatif Hastalarda Kalıcı Kalp Pili ve Defibrilatör İmplantasyonu
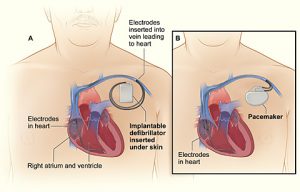
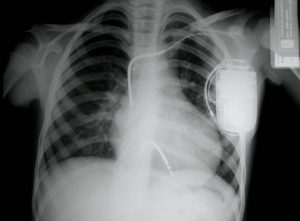
Ameliyat sonrası dönemde hasta sinüs sendromu kalp kulakçıklarında uygulanan cerrahiler sonrası sık olarak gözlenir. Bu hastalarda kavşak ritmi günün % 25’inden daha fazla gözleniyorsa, en düşük kalp hızı <30 atım/dk veya >3.5 saniyeden uzun duraklama varsa kalıcı kalp pili implantasyonu uygulanmalıdır. Taşikardisi antiaritmik ilaçlarla kontrol edilemeyen ve radyofrekans kateter ablasyonun uygun yada başarılı olmdığı vakalarda antitaşikardik kalıcı kalp pili implantasyonu oldukça yararlı olabilir. Hemodinamik yönden sekeli kalan hastalarda çift odacıklı kalıcı kalp pilleri seçilmelidir. Kalpte delik varsa damar yoluyla uygulama uygun değildir.
Kalıcı kalp pili implantasyonundan önce hastanın daha önce geçiridiği ameliyatlar gözden geçirilmeli, ekokardiyografik inceleme ile delik, kapak darlık ve yetmezliklerinin yanında kalp boşluklarının büyüklükleri ve fonksiyonları değerlendirilmelidir. Bu hastalarda kalp boşluklarının yapısının sıklıkla değişmiş olması ve kapak yetmezlikleri nedeniyle aktif sabitleme sağlayan elektrodlar kullanılmalıdır. Kalbin dışından cerrahi yolla yapılan uygulamada steroid salgılayan, bipolar elektrodlar seçilmelidir.
Defibrilatör implantasyonu antiaritmik veya radyofrekans kateter ablasyonla kontrol altına alınamayan bayılma veya kalp durması ile karakterize karıncık taşikardisi ve fibrilasyonunda uygulanmalıdır. Kalp yetmezliği ve yavaş kalp atımı bulunan hastalarda çift odacıklı sistemler tercih edilmelidir. Fontan operasyonlu hastalarda ise transvenöz uygulama münkün değildir.
Elektrofizyolojik Çalışma ve Radyofrekans Kateter Ablasyon
Elektrofizyolojik çalışma nadiren gereklidir. Bradiaritmili hastalarda yüzey EKG, 24 saatlik ambulatuvar EKG, egsersiz testi ve transtelefonik EKG ile tanı konulabilir. Tanıya yönelik çalışma özellikle kalp karıncıklarını ilgilendiren ritm bozuklukları yönünden risk taşıyan hasta gruplarında, özellikle ameliyat edilmiş Fallot tetralojili vakalarda gerekebilir. Bu hastalarda tanısal kardiyak kateterizasyon gerektiği durumlarda elektrofizyolojik çalışma da planlanabilir. Bu grup hastalarda bayılma, baş dönmesi veya resusite edilmiş kalp durması öyküsü varsa kesinlikle yapılmalıdır. Bazı durumlarda antiaritmik ilaç tedavisinin etkinliğini konrol etmek için tanısal elektrofizyolojik çalışmalar yapılabilir.
Radyofrekans kateter ablasyon özellikle intraatriyal reentrant taşikardi tedavisinde kullanılır. Bu taşikardi sıklıkla antiaritmik tedaviye yanıt vermediği için ablasyon sıklıkla gereklidir. Bu taşikardinin oluşumunda nedbe dokusu, yamalar ve doğal yapılar önemli rol oynar ve klasik haritalama yöntemleri ile reentrant halkanın yapısını belirlemek ve başarılı bir ablasyon uygulaması oldukça zordur. Bu yöntemle başarılı bir uygulama sonrasında bile tekrar taşikardi gözlenebilir. Bu nedenle üç boyutlu elektroanatomik haritalama yöntemleri devreye girmiştir. Bu yöntemlerle taşikardinin reentrant halka/halkaları tam olarak belirlenerek ablasyonla blok hattı oluşturulur.
Genel durumu bozmayan karıncık taşikardilerinde radyofrekans kateter ablasyon uygulanabilir. Klasik haritalama yöntemlerinin yanında son yıllarda üç boyutlu elektroanatomik haritalamanın kullanıldığıda bildirilmektedir. Başarı şansı % 70 ve üzerindedir. Ciddi pulmoner yetmezliği ve buna bağlı sağ karıncık fonksiyon bozukluğu olan vakalarda seçilecek tedavi yöntemi pulmoner kapak değişimi olmalıdır.

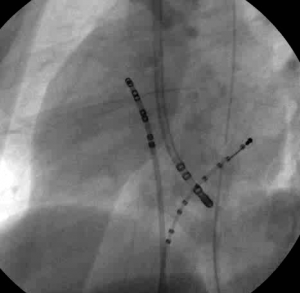
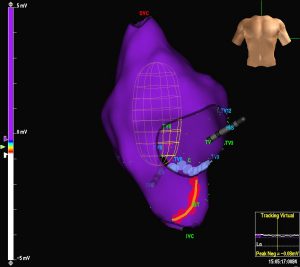
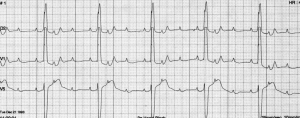
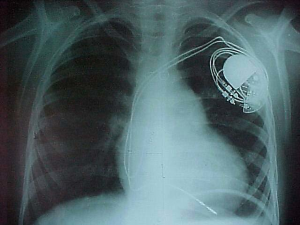
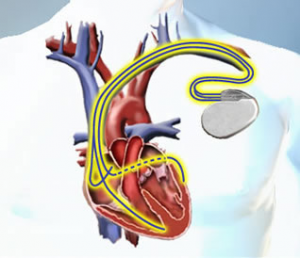
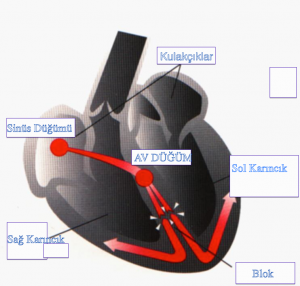 Şekil 1 : Tam Kalp Bloğu
Şekil 1 : Tam Kalp Bloğu